Fundamento: Os níveis da lipoproteína de alta densidade (HDL) estão positivamente correlacionados com a espessura da capa fibrosa da lesão culpada em pacientes com Síndrome Coronariana Aguda (SCA), além de possuírem correlação inversa com os níveis de marcadores inflamatórios, como proteína C reativa de alta sensibilidade. Por outro lado, os monócitos são precursores de células espumosas e fonte primária fatores pró-inflamatórios e pró-oxidantes. A razão entre a contagem de monócitos e HDL (RMH) tem sido relatada como preditora de eventos cardiovasculares adversos maiores (MACE) após SCA. No entanto, estudos anteriores avaliaram apenas a RMH obtida durante a hospitalização.
Objetivo: Avaliar se a variação da RMH (∆RMH) obtida na admissão hospitalar (RMH1) e repetida na primeira avaliação ambulatorial (RMH2), aos 60 dias após alta hospitalar, é um melhor preditor de MACE do que cada RMH isolada após SCA.
Métodos: Foram incluídos prospectivamente 191 pacientes admitidos por SCA de janeiro 2019 a março de 2020. A ∆RMH foi calculada subtraindo RMH1 de RMH2. Os pacientes foram acompanhados durante 180 dias e monitorados para a ocorrência de MACE (mortalidade cardiovascular, novo infarto agudo do miocárdio, novo acidente vascular encefálico isquêmico, nova revascularização coronariana não planejada e hospitalização por insuficiência cardíaca). Um valor de p < 0,05 foi considerado como estatisticamente significativo.
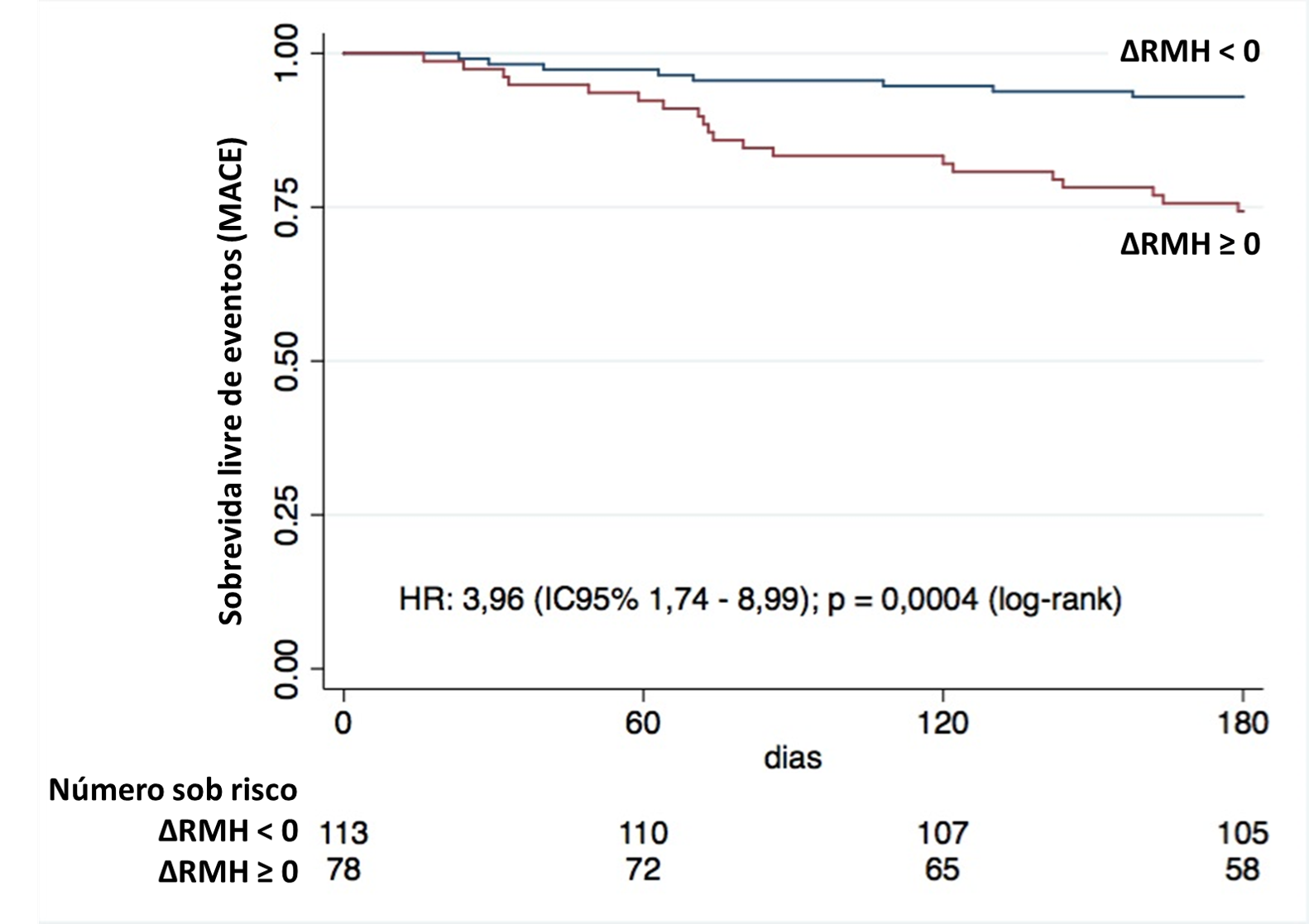
Resultados: O melhor ponto de corte para ∆RMH foi zero (0) e os indivíduos foram divididos em dois grupos (Figura 1): ∆RMH < 0 (n = 113) e ∆ RMH ≥ 0 (n = 78). Na análise de sobrevida através das curvas de Kaplan-Meier, a incidência de MACE foi maior no ∆RMH ≥ 0 vs. ∆RMH < 0 (22% vs. 7%), respectivamente (p = 0,03); com razão de risco (HR) de 3,96 (intervalo de confiança [IC] de 95% 1,74 − 8,99); p = 0,0004 (Figura 2). A ∆RMH foi um melhor preditor de MACE do que RMH1 ou RMH2 isolados, com uma área sob a curva de 0,73 (IC 95% 0,63 − 0,83) vs. 0,49 (IC 95% 0,38 − 0,60) vs. 0,65 (IC 95% 0,53 - 0,77), respectivamente (p = 0,0009). Na análise multivariada ajustada para o escore GRACE 2.0 ≥ 140 pontos e o tipo de SCA, a ∆RMH ≥ 0 permaneceu associada à maior ocorrência de MACE, HR de 3,80 (IC 95% 1,66 – 8,67); p = 0,002.
Conclusão: A ∆RMH foi um melhor preditor de MACE do que a RMH isolada obtida durante a admissão hospitalar ou durante a primeira avaliação ambulatorial após SCA. A ∆RMH é um potencial marcador de risco cardiovascular residual após SCA.
Figura 1.Box-plot comparando RMH1 e RMH2 entre pacientes incluídos.
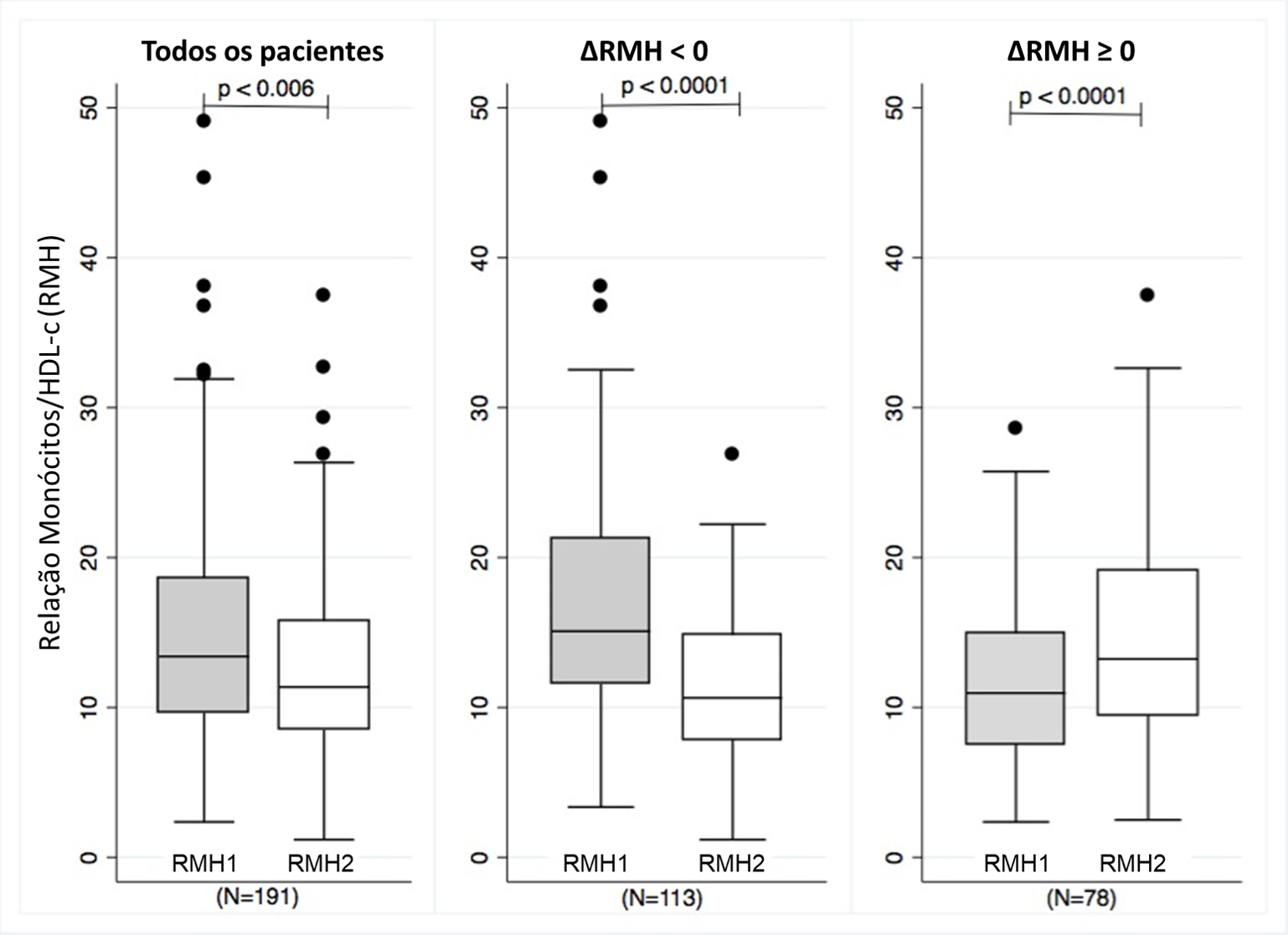
Figura 2. Análise de sobrevida.